医薬品流通事情-日本とタイ 31
ここでNHSサービスのaccessibility(使い勝手)を考えてみる。
NHSを利用するためには、先の国籍要件などを満たしているか確かめ、近くの登録所にいく。
そこでは、申請者が住む地域のどの医療機関を利用するかを選ぶ。
病気になったら、まず、プライマリーケアのレベルの医療機関に行かなければならない。
直接、これより高度の医療機関で受診すると、自費診療になる。
仕組みとしては、いきなり重装備病院に行かない、医療資源の無駄遣いを避けようとするものだ。
もっとも、緊急時や事故といったときには直接、高度医療期間で受診してよいとされている。
それも、年2回まで。
日本のコンビニ受診といったことを思うと、こうした前捌きのようなものが日本でも必要なのではないかと思う。
医師会は賛成するだろう。
何故なら、閑古鳥が鳴きつつある開業医の実態からみて、お客さんの回帰につながるから。
ただ、もう少し掘り下げると、開業医の紹介内容(第1次的な診断)があまりにお粗末なものであると、開業医のレベルが地域の基幹病院にバレテしまう。
熊本の勇敢な先生(別の稿で触れたが、岩永勝義医師、国家公務員共済組合連合会熊本中央病院顧問、「志なき医療者は去れ!」という著作がある。九州大学の尾形教授がまとめたもの)は、高機能病院に直接患者が来ることは、病院、患者双方にとってデメリットが多いとされ、紹介前提を積極的に進めた。
この過程で、必要になったことは、地域の開業医のレベルアップ。
これにも随分尽力されたそうだ。
システムを作るのは、ある意味、簡単。
しかし、仏に魂をいれるのはなかなか難しい。
医師会のホンネの中に、「ヤブがばれるのが怖い」というものがあるのではないか。
NHSと契約を結んでいる医療機関の状況は次のとおり。
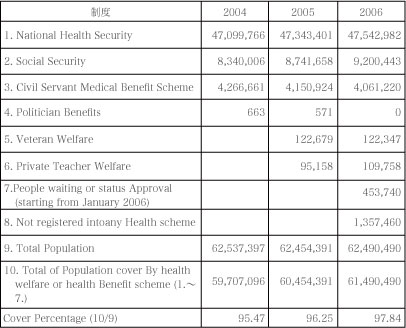
見て、おわかりいただけると思うが、まず診療所へといっても、タイ全土で200に満たない。
これで、プライマリーケアだのいっても始まらない。
タイの制度にはこういうことが随所に見受けられる。
日本の制度を見慣れていると、保険適用などといえば、ほとんどの医療機関で可能と受け取り勝ちだ。
タイのNHSでは、政府系病院は、渋々ながら(だろうと思いますが)この制度に入っている。
私的病院の分野では、全く状況が異なる。
2004年の統計では、298ある私的病院のうち、わずか61しかこの制度に入っていない(サービスプロヴァイダー契約を結んでいない)。
この点につき、タイの研究員のレポートの文章を借りる。
By wording of "Universal coverage" and "National Health security", most people can be misled that it is meant for every private and public service providers to be included in the program, although public hospitals are almost automatically included into the programs as they are obliged to the government's policy, the private sector is not obliged to NHS. And because of the unattractive compensation benefits offer to hospitals, very few private providers decided to join the program. This has weakened the health network and can probably add more gap space for standard difference in access to medical treatment of Thais.
意訳します。
ユニヴァーサルカヴァレッジとか国民健康保障などというと、公的、私的を問わず全ての医療機関がこの制度に参加しているように聞こえる。
公的医療機関は政府の政策だから、参加せざるをえないが、私的な病院は参加する義務はない。
それに、病院にとってちっとも魅力的でない費用償還ということでは、ほんとに少ない数の医療機関しかこの制度に参加しない。
であれば、ヘルスケアネットワークということを考えると、却ってこれを弱体化させ、受療機会の均等性という観点からいうと、ギャップを拡大してしまったといえる。
タイの学校では、先生に質問をしてはいけないということらしい。
王様の官吏が教えることに楯突いてはいけないという心理。
上記の批判的な文章は、初期のタイからの研究員には望めなかった。
このレポートを書いた研究員(ヌアンといいます。日本での経歴を生かし、現在タイのmulti-national企業で働いています。)も、様々な経緯を経て、疑問を持ち、それを堂々と表現するという段階にまで至った。
よく成長したものだと思う。
特に、タイでも薬学教育は、一方的な詰め込みらしく、ask why は研究スタイルとしてなかなか身につかないらしい。
国際化を進めている(どちらかといえば、民主的、反政府的な)タマサートの経済関係の学生さん(次回の研究員になる予定)は、タイの制度について、比較的自由な立場から議論ができているように思う(面接で議論してみて)

 前のページ へ
前のページ へ
 TOP
TOP 医薬品流通経済研究について
医薬品流通経済研究について